Es fundamental acudir al Servicio de Urgencias si usted presenta dolor, pérdida de visión o, evidentemente, si ha sufrido un accidente que le ha provocado un traumatismo ocular, para que un especialista pueda evaluar su caso lo antes posible.
Estas son algunas de las urgencias más comunes que atiende nuestro Centro:
- Exceso de lagrimeo.
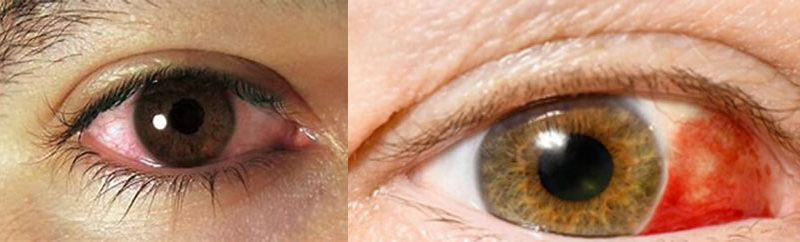
- Ojo rojo.
- Secreción en los ojos o exceso de legañas.
- Visión de moscas volantes.
- Visión doble.
- Pérdida brusca de la visión.
- Sensación de cuerpo extraño.
- Inflamación ocular.
- Traumatismos oculares
- Sequedad ocular.
Diplopia
Binocular
Visión doble de un objeto con los dos ojos que desaparece si se ocluye uno
- Motilidad ocular extrínseca: El traumatismo es la causa más frecuente en
urgencias por afectación músculos extraoculares por hematomas, edemas musculares
y lesión nervios periféricos o atrapamientos musculares.
Monocular
Cataratas, subluxación del cristalino, desprendimiento de retina.
Valoración por oftalmólogo
DISMINUCIÓN DE LA AGUDEZA VISUAL
Bilateral: aguda, subaguda y crónica.
Aguda:
indolora: simulación o patología del Sistema Nervioso Central (SNC).
Signos inflamatorios oculares acompañantes: queratitis (afectación corneal)
o uveítis (afectación uveal) bilaterales.
Subaguda/crónica: simultaneamente: defecto refractivo y catarata o glaucoma, patología del SNC y algunas neuropatías ópticas.
Consecutivamente (primero un ojo y después otro): DMAE o neuropatías ópticas (NOIA).
Unilateral: la dividimos en aguda y subaguda/crónica.
Aguda:
Indolora: neuropatía óptica (con defecto pupilar aferente relativo (DPAR) +) o
desprendimiento de retina, hemorragia vítrea y patología vascular retiniana (DPAR -).
Dolorosa: úlcera corneal (tinción con fluoresceína + y presión intraocular normal) o glaucoma
agudo (PIO elevada).
Subaguda/crónica:
Mejora con graduación o estenopeico: cataratas o defecto refractivo.
No mejora con graduación o estenopeico: glaucoma (con PIO normal o elevada
y alteraciones en Campo Visual de predominio periférico), patología macular (alteraciones CV
de predominio central con lesiones en el fondo de ojo o lesiones en el SNC (alteraciones CV
de predominio periférico con PIO normal).
Neuropatías ópticas:
Hay muchos tipos, las más frecuentes son la neuropatía óptica isquémica anterior (NOIA, con
pérdida de AV devastadora y súbita con rápida bilateralización, en mayores de 50 años, con
o sin clínica de arteritis de células gigantes; es una verdadera urgencia oftalmológica por el
riesgo de bilateralización) y la neuritis óptica6 (generalmente unilateral, entre los 18 y 45 años, dolor con los movimientos oculares, alteración en la visión cromática con o sin antecedente de síndrome pseudogripal; ojo con posibles enfermedades desmielinizantes de base).
Patología macular:
Las patologías más frecuentes incluyen la degeneración macular asociada a la edad (DMAE; con dos tipos, seca -más frecuente, pérdida progresiva de AV central- y húmeda –pérdida de AV más rápida con mancha ciega central, distorsión de líneas rectas o metamorfopsia-).
Coroidopatía serosa central (CSC, varones entre 25-50 años, con uso de corticoides y situaciones estresantes asociadas).
Estrías angioides (disminución de AV central o asintomática).
Edema macular quístico (EMQ, frecuentemente con antecedente reciente de cirugía oftalmológica).
Edema macular diabético (en retinopatías diabéticas avanzadas con mal control metabólico).
Agujero macular (disminución de AV progresiva con metamorfopsia).
Membrana epirretiniana (MER, metamorfopsia, más frecuente en población anciana).
Desprendimiento de vítreo posterior:
No causa disminución de AV pero sí dificulta la visión. Cursa con miodesopsias (visión de
moscas volantes) y pueden asociarse fotopsias (destellos de luz).
Es necesaria una revisión diferida de FO por parte del oftalmólogo.
Desprendimiento de retina:
Visión de cortina o sombra fija que va progresando causando disminución de AV. Antecedente
de fotopsias los días previos. Existen tres tipos, regmatógeno, traccional o exudativo
Hemorragia vítrea:
La causa más frecuente suele ser una retinopatía diabética mal controlada seguida de alguna
tracción retiniana y de patología vascular retiniana.
Patología vascular retiniana:
Tenemos la patología arterial (oclusión de rama arterial retiniana con pérdida súbita de un sector del CV y oclusión de arteria central de la retina -OACR- con afectación AV devastadora e irreversible pasadas las 6 primeras horas, de origen embólico) y la patología venosa (oclusión de rama venosa con mancha ciega en el CV y la oclusión de vena central retiniana -OVCR- de origen trombótico).